Parkinson: Symptome, Therapien und Pflegetipps

Definition: Was ist Morbus Parkinson?
Als Morbus Parkinson versteht man eine Erkrankung des zentralen Nervensystems. Typische Symptome sind Bewegungsstörungen wie Bewegungsverlangsamung, steife Muskeln, Zittern sowie eine instabile Körperhaltung. Die Erkrankung beginnt meist nach dem 50. Lebensjahr.
Ursache der Erkrankung
Die Veränderung einer bestimmten Kernregion im Gehirn, der sogenannten Substantia nigra, ist verantwortlich für die Parkinson-Erkrankung. Die Substantia nigra enthält etwa 400.000 Zellen, wobei bei gesunden Menschen jährlich ca. 2.400 Zellen sterben. Beim Parkinson-Syndrom ist dieser Prozess aus ungeklärten Gründen beschleunigt. Studien haben gezeigt, dass mehr als 60% der Zellen absterben müssen, bevor sich die typischen Parkinson-Symptome zeigen.
Aber nicht nur die mögliche Anzahl der Zellen entscheidet über eine Parkinson-Erkrankung. Die Nigra-Zellen setzen einen Botenstoff namens Dopamin frei. Dieser Botenstoff überträgt ein Signal von einer Nervenzelle auf die andere. Ohne den Botenstoff Dopamin ist ein Anspannen oder Entspannen der Muskeln nicht möglich. Parkinson-Symptome treten auf, wenn der Dopamin-Gehalt um 70 bis 80% gesunken ist. Was die Veränderung der Substantia nigra auslöst, bleibt bis heute ungeklärt.
Symptome der Parkinson Erkrankung
Langsamkeit von Bewegungsabläufen (Bradykinese)
- Betroffene bewegen sich langsamer und weniger
- Aufstehen, Gehen, Drehen bereitet Schwierigkeiten
- Bewegungen starten ist schwierig, bis hin zu Bewegungsblockaden
- gebeugte Haltung
- kleinschrittiger Gang
- verringerte Mimik und Gestik (Maskengesicht)
- Handschrift wird klein und unleserlich
- Sprache wird leiser, monotoner und undeutlicher
- sehr oft ist eine Seite mehr betroffen, manchmal ein Bild wie bei Schlaganfallpatienten
Muskelstarre (Rigor)
- Steifheit der Muskeln
- Jede Bewegung scheint gegen eine Widerstand zu erfolgen
- Oft sind zunächst die Nacken- und Schultermuskeln betroffen
- Häufig einseitig betonte Symptomatik
- Geht manchmal mit Schmerzen in den Muskeln einher
- Eventuell Zahnradphänomen: Bei der Streckung des Armes kann dieser nicht gleichmäßig gestreckt werden, sondern nur ruckartig und abgehackt, als würde sich ein Zahnrad bewegen.
Zittern (Tremor)
- Unwillkürliche, meist rhythmische Schüttelbewegung von unterschiedlichen Körperpartien
- Sowohl Hände, als auch Füße können betroffen sein
- Häufig aneinander reiben der Finger, sogenanntes “Münzen zählen”
- Tritt oft bei Ruhezustand auf und verschwindet bei Bewegung
- Klassisches Zittern kann aber auch fehlen
Fehlende Gleichgewichtskontrolle (Posturale Instabilität)
- Störung der Halte- und Stellreflexe
- Gang wird unsicher
- Häufigere Stürze
- Vorsichtige, kleinschrittige Gangart, mit vorgebeugtem Oberkörper
Weitere Symptome
- Verschlechterung des Geruchs- und damit auch des Geschmacksinns, oft ein Frühsymptom schon Jahre vor Ausbruch der Krankheit
- Schlafstörungen
- Depressive Verstimmungen, oft Frühsymptom in Zusammenhang mit ungewohnter Antriebslosigkeit des Betroffenen
- Diffuse Muskel- und Gelenkschmerzen, vorzugsweise im Schulter-Armbereich, aber auch im ganzen Körper
- Überproduktion der Talgdrüsen im Gesicht
- Möglich sind Störungen der Temperatur- und Kreislaufregulation, Blasen- und Darmfunktion, sowie die Potenz können gestört sein
- In fortgeschrittenem Stadium Sprach- und Schluckstörungen
- Im Spätstadium können Symptome einer Demenz auftreten
Alle genannten Symptome können aber auch andere Ursachen haben. Sie müssen bei einer Parkinson-Krankheit außerdem nicht alle vorhanden sein.
Folgen für den Alltag
Die Pflegebedürftigkeit tritt bei
Parkinson Patienten oft schleichend ein und beginnt mit
Bewegungseinschränkungen und Inkontinenz. Die Bewegungsunsicherheit
führt oft zu einer erhöhten Sturzgefahr mit allen verschiedenen Folgen. Außerdem führt die eingeschränkte Mobilität zu mehr Rückzug und sozialer Isolation.
Vereinsamung und Frustration, den Alltag nicht alleine meistern zu
können, sind oft die Folgen. Die psychische Belastung wird nicht nur
durch das Alleinsein verstärkt, sondern vor allem durch ständige
Schmerzen und Schlafmangel.
Aber nicht nur für die Betroffenen stellt
die Erkrankung eine psychische Belastung dar, sondern auch für die
Angehörigen. Durch den hohen Bedarf an Unterstützung kommt es schnell zu
einer Überlastung und Hilflosigkeit der Angehörigen. Viele Betroffene
wollen ihre eigenen vier Wände nicht verlassen, da für sie ein gewohntes
Umfeld wichtig ist, um sich wohl und sicher zu fühlen. In solchen
Fällen eignet sich eine sog. 24 Stunden Pflege, bei der sich eine polnische Pflegekraft um den Betroffenen kümmert und den Alltag erleichtert. Die
Betreuungskraft kann bei der Körperpflege und der Einnahme und
Zubereitung von Mahlzeiten unterstützen oder die betroffene Person zu
mehr Selbstständigkeit und Bewegung animieren.
Da Parkinson nicht heilbar ist, können nur die Symptome behandelt werden. Dafür ist eine regelmäßige und zeitgenaue Einnahme von Medikamenten notwendig. Bei einer guten Therapie kann jedoch die gleiche Lebenserwartung wie ohne Erkrankung erreicht werden. Jedoch sind die Patienten lebenslang abhängig von der regelmäßigen Medikamenteneinnahme und mit dem Fortschreiten der Erkrankung nimmt die Pflegebedürftigkeit zu. Da ist Geduld und Empathie bei den Angehörigen gefragt und ein Maß an Kreativität, um dem Stimmungstief zu entkommen.
Diagnose von Parkinson
Im frühen Stadium ist eine Diagnose oft schwierig. Erste Hinweise können eine Verkleinerung der Handschrift, gestörtes Riechvermögen, starke Muskelverspannungen, Schwierigkeiten bei Alltagstätigkeiten wie Zähneputzen, Zuknöpfen oder Computerarbeiten sein. In manchen Fällen gibt es Probleme beim Gehen oder plötzlich auftretendes Zittern. Wie oben erwähnt, sind Antriebslosigkeit und beginnende depressive Verstimmungen ein Frühsymptom. Der Neurologe beurteilt die Krankheit anhand des Auftretens von Symptomen. Ein MRT oder ein CT können mehr Aufschluss geben und andere Ursachen ausschließen. Nur durch eine PET (Positronen-Emissons-Tomografie) kann eine Verminderung der Dopamin ausschüttenden Zellen im Gehirn sichtbar gemacht werden. Sollte zudem eine Besserung der Symptome nach beginnender Behandlung mit Levodopa (siehe medikamentöse Therapie, unten) eintreten, ist eine Parkinson Diagnose sehr wahrscheinlich.
Unterschiedliche Formen des Parkinsonsyndroms
Es gibt vier verschiedene Formen des Parkinsonsyndroms. Die erste Form betrifft rund 80 Prozent aller Parkinson-Patienten, das idiopathische Parkinson-Syndrom
(IPS). Die auslösende Ursache dafür bleibt unbekannt, aber es werden
genetische Einflüsse oder Umwelteinflüsse wie beispielsweise Pestizide
diskutiert. Wer von der Parkinson-Krankheit spricht, meint in der Regel
diese Form.
Bei der zweiten Form handelt es sich um eine genetische Form des Parkinson-Syndroms, die selten schon in frühen Lebensjahren ausbricht. Dabei gibt es in der Familie genetische Veränderungen, die zu einer erhöhten Wahrscheinlichkeit von Parkinson in der Familie führen.
Bei der dritten Variante entsteht Parkinson im Rahmen anderer Erkrankungen. Zum Beispiel bei einer Lewy-Körperchen-Demenz. Dabei bilden Nervenzellen ungewöhnliche, runde Ablagerungen eines Proteins (sogenannte Lewy-Körperchen). Die Lewy-Körperchen bewirken den Tod von Nervenzellen. Bei dieser Erkrankung kann zusätzlich durch den Verlust der Nervenzellen eine Parkinson Erkrankung auftreten. Bei der letzten Form handelt es sich um symptomatische sekundäre Parkinson-Symptome. Die Symptome entstehen hier durch andere Ursachen wie zum Beispiel Neuroleptika, Vergiftungen oder ein Schädel-Hirn-Trauma.
Therapie von Parkinson
Die Therapie bei Parkinson Patienten setzt sich aus mehreren Bausteinen zusammen: Medikation, therapeutische Interventionen, Physio- , Ergo-, Logo- und Psychotherapie. Das Verordnen und Anpassen der Medikation ist anspruchsvoll und muss daher fortlaufend von einem Facharzt angepasst und evaluiert werden. Die Medikation lässt in der Regel im Laufe der Krankheit nach und muss umgestellt oder erweitert werden.
Medikamentöse Therapie
Levodopa ist die Vorstufe des Dopamins
und wirkt sich vor allem positiv auf die Beweglichkeit aus. Damit hilft
es gegen die Muskelsteifigkeit, aber auch gegen das Zittern. Die
Therapie ist wirksam, da sie das Gleichgewicht der Botenstoffe im Gehirn
wiederherstellt.Wie jedes starke Medikament gibt es Nebenwirkungen, die
nach längerer Einnahme auftreten können. Nach langer Therapiedauer
können unberechenbare, unkontrollierbare Bewegungen auftreten oder eine
Wirkungsfluktuation. Das
bedeutet, dass der Patient zwischen sehr schlechter Beweglichkeit und
Überbewegung schwankt und die Krankheitsstadien stark variieren.
Außerdem können Halluzinationen oder optische Trugwahrnehmungen
auftreten. Diese sind meist visueller Natur, das heißt, es werden zum
Beispiel Menschen, Tiere oder Phantasiefiguren gesehen, die nicht da
sind. Bei fortgeschrittenen Stadien gibt es die Möglichkeit einer Dopaminpumpe,
die den Dopamin Botenstoff kontinuierlich über eine Sonde in den
Dünndarm oder unter die Haut abgibt.
Eine weitere medikamentöse Therapie
ist mit Dopaminagonisten. Dabei handelt es sich um
Medikamente, die im Gehirn die Wirkung von Dopamin nachahmen und so den
Mangel an Botenstoffs ausgleichen. Anders als Levodopa müssen die
Dopaminagonisten nicht erst in eine wirksame Form umgewandelt werden,
sondern wirken direkt. Dazu zählen zum Beispiel Pramipexol, Lisurid und
Ropinirol. Neuere Dopaminagonisten gewährleisten gleichmäßige
Wirkstoffspiegel und müssen zum Teil nur einmal am Tag eingenommen
werden. Alternativ gibt es Pflaster, wie das Rotigotin Pflaster, das
täglich gewechselt werden muss. Hier sind mögliche Nebenwirkungen:
Übelkeit, Erbrechen und Schwindel.Eine weitere Medikamentengruppe sind
die Anticholinergika, die das Übergewicht an
Acetylcholin verringern, das durch den Mangel an Dopamin entstanden ist.
Sie helfen besonders dabei, das Zittern zu verringern und die
Verlangsamung der Bewegung aufzuheben. Dazu gehören zum Beispiel
Biperiden und Bornaprin.
Ein weiteres Medikament, das gegen die Muskelsteife und das Zittern wirkt, ist Amantadin. Es erhöht die Dopaminausschüttung und verbessert somit die Beweglichkeit. Die medikamentöse Einstellung ist sehr anspruchsvoll, da die Symptome und der Krankheitsverlauf teilweise unterschiedlich ausgeprägt sein können, genau wie das Ansprechen auf Medikamente. Für die optimale Behandlung können verschiedene Wirkstoffgruppen untereinander kombiniert werden.
Tipps für die Medikamenteneinnahme
Bei der Parkinson Erkrankung müssen die Medikamente genau nach Plan eingenommen werden. Dadurch bestimmt die Medikamenteneinnahme den Tagesablauf. Meistens werden sie alle 4 Stunden verordnet. Apps wie zum Beispiel die MoveApp der deutschen Parkinsonhilfe erinnern einen an die regelmäßige Einnahme. Es gibt zudem programmierbare Wecker mit integrierter Tablettenaufbewahrung.
Die Wirksamkeit der Medikamente verringert sich, wenn sie mit eiweißreichen Lebensmitteln eingenommen werden. Dazu gehören Produkte wie Eier, Milchprodukte, aber auch Hülsenfrüchte, Fleisch und Fisch. Deshalb sollte die Medikamenteneinnahme 30 Minuten vor oder 60 Minuten nach einer Mahlzeit stattfinden. Um ein Verschlucken zu vermeiden sollten nicht mehrere Tabletten gleichzeitig eingenommen werden. Es ist ratsam jede Tablette einzeln mit ausreichend Wasser zu schlucken. Fällt das Schlucken dem Senior auf Grund seiner Schluckstörung schwer, empfiehlt es sich die Medikamente mit Apfelmus oder Götterspeise einzunehmen. Auch hier auf den Eiweißgehalt achten und daher kein Joghurt zur Einnahme konsumieren.
Therapeutische Ansätze
Abgesehen
von der medikamentösen Therapie, kann Physiotherapie, Ergotherapie,
Logopädie oder eine psychologische Betreuung sinnvoll sein. Generell ist
die Motivation des Betroffenen entscheidend. Dafür lohnt es sich, eine
dritte Meinung eines Facharztes oder Experten einzuholen, um über die
Dringlichkeit der Behandlung aufzuklären.
Die Physiotherapie
dient dazu, möglichst lange die Beweglichkeit zu erhalten. Das ist bei
Morbus Parkinson Patienten als Dauerverordnung möglich, um die
Muskelstarre und die Langsamkeit von Bewegungsabläufen aufzuhalten.
Ergotherapie
trainiert alltagspraktische Fähigkeiten zum Erhalt der
Selbstständigkeit. Ergotherapeuten können bei der Anpassung des
häuslichen Umfelds beraten und über den Einsatz von Hilfsmitteln
informieren.
Die Logopädie ist besonders sinnvoll bei
Sprachstörungen und Schluckstörungen. Dafür trainieren Logopäden die
betreffende Muskulatur, aber auch die Kommunikation über Gestik und
Mimik kann gefördert werden.
Bei der psychologischen Unterstützung geht es vor allem um die psychische Bewältigung der Erkrankung. Nur wenn die körperliche und mentale Ebene zusammenspielen, kann eine langfristige Besserung der Erkrankung eintreten.
Besonderes Phänomen bei Parkinson: das Freezing
Bei dem Freezing handelt es sich um ein plötzliches “Einfrieren” des Betroffenen. Dabei wird plötzlich eine laufende Bewegung abgebrochen. Der Erkrankte bleibt zum Beispiel an einer Türkante stehen, friert ein und braucht einige Sekunden, bis er oder sie weiterlaufen kann. Auslöser für das Einfrieren können verschiedene Bodenbeläge, unterschiedliche Lichtverhältnisse, enge Stellen wie Türrahmen, aber auch sonstige Reize aus der Umwelt wie zum Beispiel ein Telefonklingeln sein. Zudem kann Stress ein Freezing verursachen.
Kleine Hilfsmittel, die dem Patienten den Alltag erleichtern, sind zum Beispiel ein Stock, gegen den der Patient beim Gehen kicken muss. Außerdem kann in einem Rhythmus geklatscht oder gezählt werden, sodass die Schritte regelmäßig erfolgen. Wichtig ist es, nicht zu drängen und im Umgang mit dem Betroffenen verständnisvoll zu sein. Weitere Informationen, Tipps und Tricks finden Sie hier auf dem Youtube Kanal von PfiFf: Umgang mit Freezing und Blockierung in der Bewegung.
Wirkungsschwankungen der Medikation
Wirkungsschwankungen der Medikation verstärken sich mit Fortschreiten der Erkrankung, am Anfang wirken Medikamente in der Regel sehr gleichmäßig. Diese Wirkungsschwankungen werden Fluktuationen genannt. Die folgende Grafik verdeutlicht, dass die Wirkungsfähigkeit der Medikation im Laufe der Jahre nachlässt.
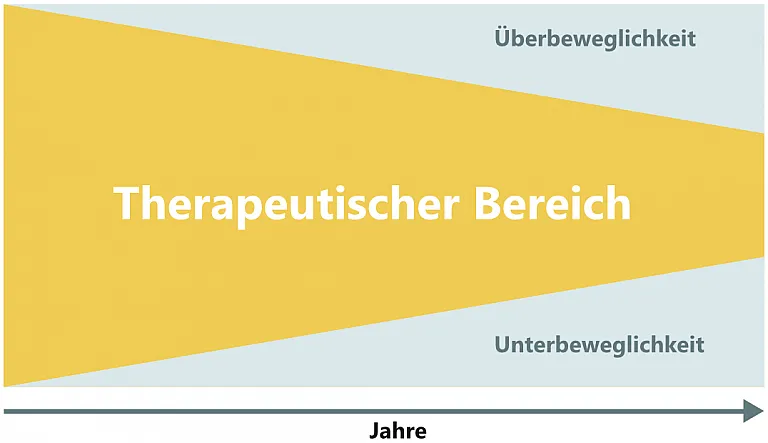
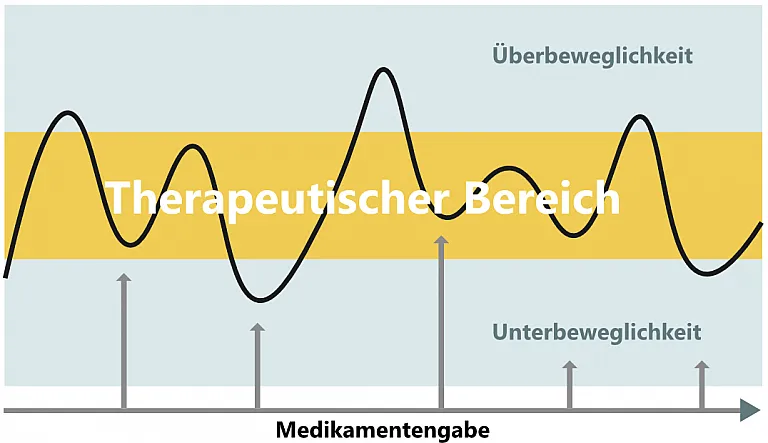
Als ON-Phase bezeichnet man eine Phase, in der die Medikation sehr gut wirkt. In der OFF Phase wirkt die Medikation nicht oder nur sehr schlecht. In diesen Phasen nehmen die Parkinsonsymptome wie Steifigkeit, Zittern, aber auch gestörtes Temperaturempfinden, schwerfälliges Denken bis hin zu Schmerzen zu. Diese Phasen werden von den Patienten als viel unangenehmer empfunden als Phasen mit Überbeweglichkeit (Hyperkinesen) auf Grund von einer Überdosierung der Medikamente.
Hier sieht man die Wirkungsschwankungen der Medikation, die zu Überbeweglichkeit oder zu wenig Beweglichkeit führen kann.
Pflegerische Tipps bei Morbus Parkinson
Tipps für das Essen und Trinken
Der Betroffene sollte so lange wie möglich eigenständig Essen und Trinken, um die Selbstständigkeit zu bewahren. Zur Unterstützung gibt es viele Hilfsmittel, die es ermöglichen eigenständig zu essen und zu trinken. Dazu gehören Strohhalme mit einer Halterung, Antirutschtischsets, Antiruschtgeschirr, Tassen mit Nasenaussparung und Besteck mit Griffverdickungen. Wie oben erwähnt, entwickeln sich häufig Schluckstörungen im Laufe der Erkrankung. Diese führen nach dem Essen oft zu einem Husten und der Betroffene muss das Essen erneut schlucken. Daher empfehlen sich hier weiche, gut gleitende Speisen, die bevorzugterweise die gleiche Konsistenz aufweisen. Suppen, die zum Beispiel Nudeln oder Gemüse enthalten, sind nicht geeignet, da die Mischung von flüssig und fest schwerer zu schlucken ist. Wichtig beim Essen und Trinken ist bei Parkinson Patienten die richtige Sitzhaltung. Dafür müssen die Füße Bodenkontakt haben und der Kopf sollte nach vorne geneigt sein. Während dem Essen und Trinken sollte die ganze Konzentration auf das Schlucken gerichtet sein - ablenkende Gespräche oder äußere Reize wie Radio oder Fernsehen sollten vermieden werden.
Bei einer Stuhlverstopfung, die im Rahmen von Parkinson auftreten kann, sollte besonders auf eine ballaststoffreiche Ernährung geachtet werden. Wenn der Betroffene unter einem erhöhten Speichelfluss leidet, kann ein Schluckwecker hilfreich sein, der alle ein bis zwei Minuten an das Schlucken erinnert.
Tipps für die Körperpflege
Bei Parkinson Patienten wird mehr Talg produziert was zu einer fettig-glänzenden Gesichtshaut führt. Die erhöhte Talgproduktion kann zu Ekzemen führen. Zudem sollten die Ohren im Blick gehalten werden, da diese gegebenenfalls öfters gespült oder gereinigt werden müssen. Auch bei der Körperpflege muss die Selbstständigkeit des Betroffenen zu erhalten und ihm oder ihr Zeit zu lassen und mit klaren Anweisungen zu unterstützen. Durch vermehrtes Schwitzen ist möglicherweise eine verstärkte Körperpflege und ein häufiges Waschen und Umziehen notwendig.
Tipps für die richtige Kommunikation mit Parkinson Patienten
Wenn
die Kommunikation mit Angehörigen durch die Parkinson Erkrankung
schwerer wird, setzt bei der Familie oft Hilflosigkeit ein. Das Sprechen
des Betroffenen wird leiser und monotoner oder manche Betroffene
sprechen zu schnell oder geraten ins Stottern. Durch die eingeschränkte
Mimik können Gefühle schlechter artikuliert werden, daher sollte man
mehr auf die Augen achten oder durch Körperkontakt die Gefühlslage der
betroffenen Personen erfassen. Alternativ kann ein Gefühlstagebuch mit
Smileys geführt werden, falls der Betroffene nicht mehr sprechen kann.
Wichtig ist die Einschränkungen bei der Kommunikation nicht mit
Einschränkungen der Kognition zu verwechseln - der Parkinson Erkrankte ist nicht zwingend demenzkrank.
Umgang mit Halluzinationen
Da Parkinson eine Nervenerkrankung ist, treten nicht selten psychische Symptome auf. Vor allem optische Halluzinationen sind relativ häufig, aber auch Wahnvorstellungen können auftreten. Wichtig ist es, ruhig zu bleiben und nicht zu widersprechen, falls der Betroffene auf seine Trugwahrnehmungen besteht. Bei Halluzinationen sollte mit einem Arzt gesprochen werden, da diese oft als Begleiterscheinung der Medikamente auftreten.
Umgang mit depressiven Verstimmungen
Dopamin ist ein sogenanntes Glückshormon. Ein Mangel an Dopamin, der bei Parkinson Patienten vorliegt, verursacht Stimmungstiefs und depressive Verstimmungen. Dabei muss zwischen einer dauerhaften Depression und einer Unterdosierung der Parkinson Medikamente unterschieden werden. Bei einer dauerhaften Depression muss diese psychotherapeutisch behandelt werden, während in dem anderen Szenario lediglich eine neue medikamentöse Einstellung nötig ist. Als Angehöriger sollte man den Betroffenen nicht alleine lassen, sondern ihn oder sie animieren, weiterhin Kontakte zu pflegen, aktiv zu bleiben und sich körperlich anzustrengen.
Umgang mit Hirnleistungsstörungen
Zusätzlich zur Parkinsonerkrankung können vor allem bei älteren Patienten Hirnleistungsstörungen auftreten. Dazu zählen alle kognitiven und psychischen Defizite wie zum Beispiel eine Demenz oder das Delir. Das Risiko für Demenz steigt bei Parkinson, jedoch führt Parkinson nicht zwangsläufig zu einer Demenz.Charakteristisch für eine Parkinson Demenz sind starke Schwankungen im Krankheitsverlauf. Bei einem Delir können die Patienten nicht mehr klar denken und nehmen ihre Umgebung nur verzerrt wahr. Dies kann zum Beispiel durch eine Stresssituation wie eine Krankenhauseinweisung ausgelöst werden. Hier ist es besonders relevant den Zustand zu erkennen und neben der medikamentösen Therapie viel zu trinken. Sowohl bei Demenz, als auch bei Delir sind die nicht-medikamentösen Behandlungsschritte zur Vorbeugung zentral. Man sollte vor allem bei längeren Krankenhausaufenthalten eine räumliche und zeitliche Orientierung schaffen, einen geregelten Tagesablauf bieten, für Bewegung sorgen, regelmäßige Mahlzeiten anbieten und für ein vertrautes Umfeld durch bekannte Menschen und heimische Gegenstände sorgen. Durch die Hirnleistungsstörungen sind die Patienten schneller überfordert, gestresst und weniger spontan und flexibel. Angehörige müssen ein Fingerspitzengefühl für die Situation der Betroffenen entwickeln und besonders verständnisvoll agieren.
Umgang mit Impulskontrollstörungen
Impulskontrollstörungen können in allen Lebensbereichen auftreten: exzessives Einkaufen, exzessiver Pornografiekonsum oder exzessives Essen. Es sind keine seltenen Phänomene, die als Nebenwirkungen der Medikation auftreten können. Psychotherapeutisch sind Impulskontrollstörungen sehr schwierig zu behandeln und werden von den Betroffenen oft verschwiegen. Daher ist es wichtig transparent mit möglichen Nebenwirkungen umzugehen und als Angehöriger unterstützend als eine Vertrauensperson aufzutreten.
Umgang mit Schlafstörungen
Bei Schlafstörungen gibt es eine weite Bandbreite an Ursachen. Vor allem nachts lässt oft die Wirkung der Medikamente nach, der Patient verspürt Schmerzen und wacht deshalb auf. Auch durch Krankheiten wie das Restless-Legs Syndrom, bei dem es durch eine neurologische Erkrankung einen Bewegungsdrang in den Beinen gibt, ist der Schlaf häufig gestört. Zudem können lebhafte Träume, bei denen der Betroffene sich bewegt und schreit, den Partner vom Schlaf abhalten. Nach dem Aufwachen kann es zusätzlich zu Schmerzen, zu einem Stimmungstief oder zum Grübeln kommen. Was also tun? Am Besten mit dem Arzt sprechen und gegebenenfalls Schmerzmittel einsetzen oder bei einem gestörten Schlafverhalten des Partners in getrennten Zimmern schlafen.
Umgang mit Inkontinenz und Verstopfung
Bei einem verstärkten Harndrang oder einem Harnverhalt kann ein Toilettentraining hilfreich sein. Dafür geht man zum Beispiel alle zwei Stunden geplant zur Toilette, um so eine bessere Kontrolle der Blase zu trainieren.
Verstopfungen (Obstipation) treten häufig schon im frühen Stadium der Parkinson Erkrankung auf. Deshalb ist eine ballaststoffreiche Ernährung wichtig. Dafür eignen sich vor allem Lebensmittel aus Vollkorn oder Leinsamen und Flohsamenschalen. Auf abführende Medikamente sollte möglichst verzichtet werden, da sich dadurch schnell eine Abhängigkeit einstellen kann. Bei Verstopfung ist es zudem relevant die Trinkmenge zu überwachen. Dafür kann ein Trinkprotokoll geführt werden, um die angestrebte 1,5 Liter Trinkmenge zu erreichen. Vor allem im frühen Tagesverlauf sollte viel getrunken werden, da sonst die Nachtruhe durch Toilettengänge gestört wird.
Umgang mit Kreislaufstörungen
Bei Parkinson Patienten kommt es oft zu Kreislaufstörungen, Schwindel und dadurch zu einer erhöhten Sturzgefahr. Außerdem begünstigen die Kreislaufstörungen starkes Schwitzen. Oft schwitzen die Betroffenen nachts während des Schlafs, was die Gefahr einer Erkältung verstärkt und ein häufiges Umziehen notwendig macht. Auf der anderen Seite kann es schnell zu einem starken inneren Frieren kommen, das vergleichbar mit Fieberschüben ist. Da helfen vor allem warme Decken, eine Wärmflasche oder eine Stola über den Schultern. Kompressionsstrümpfe, die knielang sind, können die Kreislaufsituation deutlich stabilisieren und zu einer Besserung führen.

FAQs - Häufige gestellte Fragen
Was passiert, wenn man Parkinson nicht behandelt?
Wird Parkinson nicht behandelt, leiden die Betroffenen stark unter den Symptomen. Vereinsamung und Frustration, den Alltag nicht alleine meistern zu können, sind oft die Folgen. Die psychische Belastung wird nicht nur durch das Alleinsein verstärkt, sondern vor allem durch ständige Schmerzen und Schlafmangel. Aber nicht nur für die Betroffenen stellt die Erkrankung eine psychische Belastung dar, sondern auch für die Angehörigen, die sich um die Betroffenen kümmern und an Überlastung leiden.
Wie behandelt man Parkinson?
Die Therapie bei Parkinson Patienten setzt sich aus mehreren Bausteinen zusammen: Medikation, therapeutische Interventionen, Physio- , Ergo-, Logo- und Psychotherapie. Das Verordnen und Anpassen der Medikation ist anspruchsvoll und muss daher fortlaufend von einem Facharzt angepasst und evaluiert werden.
Welche Medikamente kann man bei Parkinson einnehmen?
Levodopa ist die Vorstufe des Dopamins und wirkt sich vor allem positiv auf die Beweglichkeit aus. Bei fortgeschrittenen Stadien gibt es die Möglichkeit einer Dopaminpumpe, die den Dopamin Botenstoff kontinuierlich über eine Sonde in den Dünndarm oder unter die Haut abgibt. Weitere medikamentöse Therapien sind Dopaminagonisten und Anticholinergika.
Wie schnell schreitet Parkinson voran?
Parkinson ist unheilbar und der Krankheitsverlauf ist bei jedem Patient unterschiedlich. Daher kann nicht pauschal beantworten, wie schnell Parkinson voranschreitet. Mit den passenden Medikamenten und abgestimmter Physiotherapie können die Symptome gelindert werden.
Was ist Parkinson?
Als Morbus Parkinson versteht man eine Erkrankung des zentralen Nervensystems. Typische Symptome sind Bewegungsstörungen wie Bewegungsverlangsamung, steife Muskeln, Zittern sowie eine instabile Körperhaltung. Die Erkrankung beginnt meist nach dem 50. Lebensjahr.
Wie entsteht Parkinson?
Die Veränderung einer bestimmten Kernregion im Gehirn, der sogenannten Substantia nigra, ist verantwortlich für die Parkinson-Erkrankung. Das vermehrte Absterben von Zellen in der Substantia nigra kann zu den typischen Parkinson- Symptomen führen. Zudem treten Parkinson-Symptome auf, wenn der Dopamin-Gehalt um 70 bis 80% gesunken ist.Was sind die ersten Anzeichen von Parkinson?Im frühen Stadium ist eine Diagnose oft schwierig. Erste Hinweise können eine Verkleinerung der Handschrift, gestörtes Riechvermögen, starke Muskelverspannungen, Schwierigkeiten bei Alltagstätigkeiten wie Zähneputzen, Zuknöpfen oder Computerarbeiten sein. In manchen Fällen gibt es Probleme beim Gehen oder plötzlich auftretendes Zittern. Wie oben erwähnt, sind Antriebslosigkeit und beginnende depressive Verstimmungen ein Frühsymptom.